Allgemeinheit
Pyelonephritis ist eine akute oder chronische entzündliche Erkrankung des Nieren- und Nierenbeckens, die üblicherweise mit einer Infektion des Parenchymgewebes des Organs einhergeht. Die Symptomatik der Erkrankung ist durch Fieber, Rückenschmerzen und Symptome im unteren Harntrakt gekennzeichnet.
Ursachen
Der Ursprung der Pyelonephritis ist bakteriell und die Art und Weise, wie sich die Infektion ausbreitet, kann unterschiedlich sein. Die durch Krankheitserreger vermittelte Besiedlung kann in der Tat erfolgen durch:
- Aufsteigender Weg von der Blase (am häufigsten): Vom Perineum (oder vom vaginalen Vestibül bei weiblichen Patienten) gehen die Mikroorganismen zurück in die Harnröhre, dann in die Blase bis zur Niere; Die Hauptursachen für Infektionen bei Frauen sind Deformationen der Harnröhre während des Geschlechtsverkehrs, während sie bei Männern häufig nach einer Prostatitis auftreten.
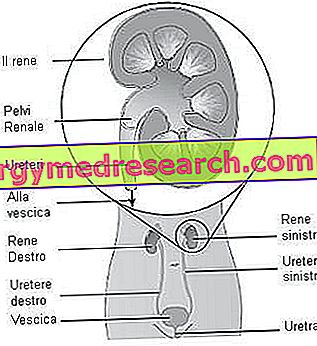
- Absteigende Blutbahn: Während der Septikämie gelangen Krankheitserreger über die Blutbahn in die Niere und verursachen Nierennephritis und Nierenabszesse.
- Lymphatischer Abstiegsweg: Ein Netzwerk von Lymphgefäßen verbindet den Colon ascendens mit der rechten Niere und den Colon descendens mit der linken Niere.
Die an der Pyelonephritis beteiligten Mikroorganismen sind in der Regel die gleichen wie diejenigen, die für Infektionen der Harnwege, des Genitals und des Magen-Darm-Trakts und damit der Blase, der Prostata, des Gebärmutterhalses, der Vagina, der Harnröhre oder des Mastdarms verantwortlich sind: Escherichia coli, Klebsiella spp., Proteus spp ., Enterococcus spp . usw.
In den meisten Fällen stellen diese Krankheitserreger die Bakterien der Kotflora dar, die den aufsteigenden Weg einschlagen, obwohl in der Regel die Peristaltik (Kontraktionsbewegungen und Dehnungen der Harnwegswände) eine wirksame Schutzwirkung gegen Infektionen ausübt.
Andere ungewöhnliche Mikroorganismen werden gelegentlich gemeldet: Mykobakterien, Hefen und Pilze sowie opportunistische Krankheitserreger wie Corynebacterium urealyticum .
Risikofaktoren
Eine anatomische und funktionelle Veranlagung macht einige Patienten anfälliger für das Auftreten von Pyelonephritis. Einige dieser "kritischen" Faktoren sind: Stagnation des Urins, Vorhandensein von Steinen oder anderen Nierenobstruktionen (z. B. Prostatahypertrophie oder Tumor), eine Schwächung der Immunschwäche oder eine periphere Neuropathie (z. B. Rückenmarksverletzung).
Akute und chronische Pyelonephritis
Pyelonephritis tritt am häufigsten in akuter Form auf, aber das Wiederauftreten der Infektion kann zu chronischer Pyelonephritis führen. Die beiden Krankheitsformen unterscheiden sich durch die anatomisch-pathologischen Aspekte und den Zeitpunkt, zu dem die Infektion auftritt.
Akute Pyelonephritis
Akute Pyelonephritis tritt mit hohem Fieber, Rückenschmerzen in der Lendengegend, schmerzhaftem Wasserlassen, Niereninsuffizienz, Übelkeit und Anzeichen einer Infektion der unteren Harnwege (z. B. Hämaturie, Dysurie) auf.
Die Prognose der akuten Form ist positiv: Bei adäquater Therapie bilden sich die Symptome der Pyelonephritis in der Regel nach etwa zwei Wochen zurück.
Chronische Pyelonephritis
Chronische Pyelonephritis hat weniger intensive Symptome und kann durch wiederkehrende Infektionen (verursacht durch denselben mikrobiellen Stamm) oder durch Reinfektionen (verursacht durch verschiedene Mikroorganismen) verursacht werden. Die wiederkehrende Form der Krankheit ist häufig für signifikante entzündliche Veränderungen verantwortlich, die das Ausscheidungssystem betreffen. Tatsächlich kann die Entwicklung einer chronischen Pyelonephritis eine Pionephrose (schwere und ausgedehnte Nierenerkrankung, die durch die Ansammlung von Eiter mit Zerstörung des Nierenparenchyms gekennzeichnet ist), Urosepsis (systemische Entzündungsreaktion, die sich aus dem Harntrakt ausbreitet), Nierenversagen und in der Endphase es kann sogar die Notwendigkeit einer Organtransplantation hervorrufen.
Der diagnostische Ansatz basiert auf der Suche nach dem ätiologischen Wirkstoff in der Urinprobe (Urinkultur + direkte mikroskopische Untersuchung ) und auf dem Nachweis einer Antikörper-Serum-Reaktion auf die infizierenden Bakterien (häufige Reaktion bei Pyelonephritis).
Behandlung
Die Pathologie erfordert eine Antibiotikatherapie, die, wenn sie rechtzeitig erfolgt, zu einer Erholung ohne Konsequenzen führt.
Die Behandlung ermöglicht die radikale Eliminierung von Bakterien, die im Urin vorhanden sein können, durch Einnahme spezifischer Antibiotika-Zyklen, die auch vorbeugend gegen die Ursachen und das Wiederauftreten der Infektion wirken. Manchmal muss auf Operationen wie die Urethroskopie zurückgegriffen werden (eine operative Methode, die im Allgemeinen zur Behandlung von Steinen, Stenosen, kleinen urothelialen Neubildungen verwendet wird) oder die Nephrektomie (teilweise oder vollständige Entfernung der Niere).
Abwehrmechanismen der Harnwege
Mit Ausnahme der Harnröhrenschleimhaut ist der Harntrakt von gesunden Personen resistent gegen die Besiedlung durch pathogene Mikroorganismen, da wir neben der aktiven Beteiligung des Immunsystems (Antikörperantwort, Schutzfunktion von IgA und IgG ...). Urin ist ein ausgezeichnetes Wachstumsmedium für viele Bakterien, aber nicht für den Großteil der Harnröhrenflora (Anaerobier, nicht hämolytische Streptokokken, Staphylokokken) und bietet dank seiner chemischen Zusammensetzung, des pH-Werts und des Harnflusses einen wirksamen Schutz für der Ausscheidungsapparat.
Es ist zu beachten, dass die Besiedlung der Harnwege durch pathogene Mikroorganismen nicht immer zu einer Infektion führt. Tatsächlich hängt der Infektionsprozess ab von:
- Aufladung, Virulenz und Wiederauftreten von Mikroorganismen;
- Wirksamkeit der Immunabwehr des Wirtes.
Kurz gesagt, die physiologische Abwehr des Ausscheidungsapparates wird durch folgende Mechanismen gewährleistet:
- Physiker: Peristaltik, Waschwirkung des Harnflusses, Spaltung von Epithelzellen, geschichtetes Übergangsepithel auf der Ebene der Nierenausscheidungswege, Blase und initialer Harnröhrentrakt;
- Chemikalie: saurer pH-Wert des Urins, im Urin enthaltener Harnstoff (wirkt als Antagonist gegenüber anaeroben Bakterien);
- Biologisch: Residente Bakterienflora, Resistenz der Schleimhaut gegen Kolonisierung, Phagozytose, Entzündungsreaktion der Schleimhaut und Produktion von Immunglobulinen (IgG, IgA), antibakterielle Aktivität der im Urin vorhandenen Prostatasekretion, Vorhandensein von Tamm-Horsfall-Protein (von Zellen sekretiert) im Urin tubulär, enthält Mannose und bindet Escherichia coli eifrig an Fimbrien 1, was deren Ausscheidung begünstigt).




